WoundCareFriend
เเผลเรื้อรัง(chronic wound)
บทความวิชาการ | Wound Care Education
แผลเรื้อรัง
ความเข้าใจ การดูแล และแนวทางการรักษา
เรียนรู้กลไกการเกิดแผลเรื้อรัง ปัจจัยเสี่ยง และแนวทางการดูแลรักษาตามหลักฐานเชิงประจักษ์
สำหรับบุคลากรทางการแพทย์และประชาชนทั่วไป
เมษายน 2569 | อ่าน 12 นาที
WoundCareFriend.com
1. แผลเรื้อรัง (Chronic Wound) คืออะไร?
แผลเรื้อรัง หมายถึง บาดแผลที่ไม่สามารถหายได้ตามกระบวนการปกติภายในระยะเวลาที่คาดหวัง โดยทั่วไปคือแผลที่ไม่หายภายใน 4–8 สัปดาห์ แม้ได้รับการดูแลอย่างเหมาะสม แผลเหล่านี้มักติดอยู่ในวงจรของการอักเสบเรื้อรัง ไม่สามารถผ่านกระบวนการซ่อมแซมเนื้อเยื่อได้ตามปกติ
แผลเรื้อรังเป็นปัญหาสุขภาพที่สำคัญระดับโลก ส่งผลกระทบอย่างมากต่อคุณภาพชีวิตของผู้ป่วย ก่อให้เกิดความเจ็บปวด ความพิการ และภาระค่าใช้จ่ายในการรักษาจำนวนมหาศาล อีกทั้งยังเพิ่มความเสี่ยงต่อการติดเชื้อรุนแรง การสูญเสียอวัยวะ และอาจนำไปสู่การเสียชีวิตได้
|
แผลปกติ (Acute Wound) |
แผลเรื้อรัง (Chronic Wound) |
|
✓ หายภายใน 4–8 สัปดาห์ |
✗ ไม่หายเกิน 4–8 สัปดาห์ |
|
✓ ผ่านทุกระยะของการหายปกติ |
✗ ติดอยู่ในระยะอักเสบเรื้อรัง |
|
✓ การอักเสบลดลงตามลำดับ |
✗ มี Biofilm ปกคลุม ขัดขวางการหาย |
|
✓ เนื้อเยื่อใหม่เจริญขึ้นทดแทน |
✗ เสี่ยงต่อการติดเชื้อซ้ำ / ตัดอวัยวะ |
2. สถานการณ์แผลเรื้อรัง: ระดับโลกและประเทศไทย
แผลเรื้อรังถูกเรียกว่า “โรคระบาดเงียบ” (Silent Epidemic) เนื่องจากส่งผลกระทบต่อผู้คนจำนวนมากแต่มักถูกมองข้าม ข้อมูลทางระบาดวิทยาล่าสุดชี้ให้เห็นถึงขนาดของปัญหาที่แท้จริง
|
10.5 ล้าน ผู้ป่วยแผลเรื้อรังในสหรัฐฯ |
$148.6B ค่าใช้จ่ายดูแลแผลทั่วโลก (2022) |
~6 ล้าน ผู้ป่วย DM ในไทยเสี่ยงแผลเรื้อรัง |
15–25% ผู้ป่วย DM จะเกิดแผลที่เท้า |
สถานการณ์ในประเทศไทย: ประเทศไทยมีผู้ป่วยเบาหวานรายใหม่ประมาณ 300,000 คนต่อปี และมีผู้ป่วยสะสมราว 5–6 ล้านคน ซึ่งเป็นกลุ่มเสี่ยงสำคัญที่สุดต่อการเกิดแผลเรื้อรัง โดยเฉพาะแผลที่เท้า (Diabetic Foot Ulcer) ผู้ป่วยเบาหวานที่ควบคุมน้ำตาลไม่ดี มีโอกาสเกิดแผลสูง และหากไม่ได้รับการรักษาอย่างถูกต้อง อาจนำไปสู่การตัดอวัยวะได้
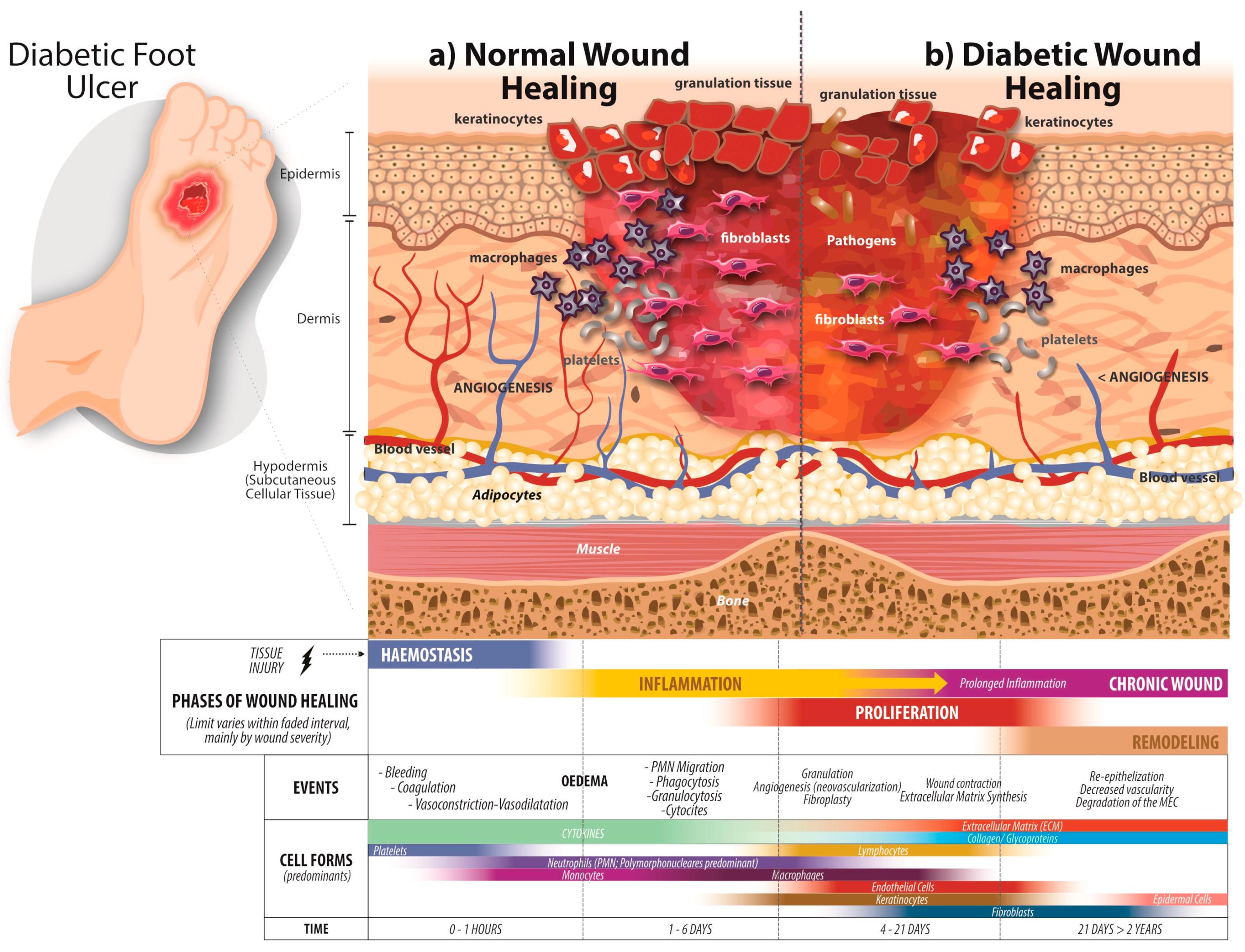
3. กระบวนการหายของแผล: ปกติ vs แผลเรื้อรัง
การทำความเข้าใจกระบวนการหายของแผลปกติ จะช่วยให้เราเข้าใจว่าเหตุใดแผลเรื้อรังจึง “ติดค้าง” ไม่สามารถผ่านไปยังระยะถัดไปได้
4 ระยะของการหายแผลปกติ
|
ระยะ |
ชื่อ |
ระยะเวลา |
สิ่งที่เกิดขึ้น |
|
Phase 1: Hemostasis |
ระยะห้ามเลือด |
นาที – ชั่วโมง |
เกล็ดเลือดเกาะกลุ่ม สร้างลิ่มเลือด หลอดเลือดหดตัว หยุดเลือด |
|
Phase 2: Inflammation |
ระยะอักเสบ |
1–5 วัน |
เม็ดเลือดขาวกำจัดเชื้อโรค แผลบวม แดง ร้อน ปล่อย Growth Factors |
|
Phase 3: Proliferation |
ระยะสร้างเนื้อเยื่อ |
5–21 วัน |
สร้าง Granulation Tissue สร้างหลอดเลือดใหม่ คอลลาเจนถูกสังเคราะห์ ผิวหนังเริ่มปิดแผล |
|
Phase 4: Remodeling |
ระยะปรับโครงสร้าง |
21 วัน – 2 ปี |
จัดเรียงคอลลาเจนใหม่ เพิ่มความแข็งแรง แผลเป็นสุก คืนความแข็งแกร่ง ~80% |
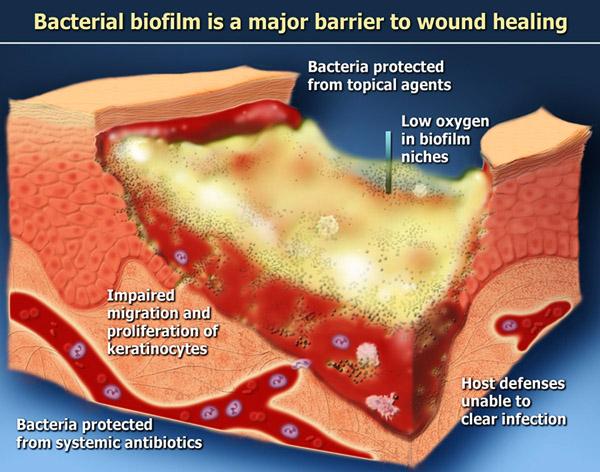
ทำไมแผลเรื้อรังจึง “ติดค้าง” ในระยะอักเสบ?
ในแผลเรื้อรัง กระบวนการอักเสบไม่สามารถยุติลงได้ตามปกติ เนื่องจากมี Biofilm (แผ่นฟิล์มชีวภาพ) ของแบคทีเรียปกคลุม ทำให้เกิดการอักเสบต่อเนื่อง เอนไซม์ MMP (Matrix Metalloproteinase) ถูกปล่อยออกมามากเกินไปจนทำลายเนื้อเยื่อดีที่กำลังสร้างใหม่ Growth Factors ถูกย่อยสลาย และสารอนุมูลอิสระ (Reactive Oxygen Species) เพิ่มสูงจนทำลายเซลล์
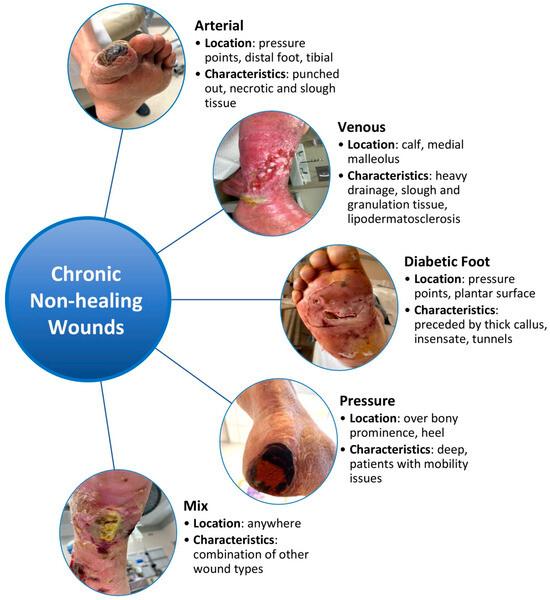
4. ชนิดของแผลเรื้อรังที่พบบ่อย
แผลเรื้อรังมีหลายชนิด แต่ละชนิดมีสาเหตุ ลักษณะ และแนวทางการรักษาที่แตกต่างกัน ชนิดที่พบบ่อยที่สุดได้แก่:
|
ชนิด |
ตำแหน่งที่พบ |
สาเหตุหลัก |
ลักษณะเด่น / ความเสี่ยง |
|
แผลเบาหวาน (DFU) |
ฝ่าเท้า นิ้วเท้า ข้อเท้า |
เส้นประสาทเสื่อม + หลอดเลือดตีบ |
พบ 15–25% ของผู้ป่วย DM ตลอดชีวิต เสี่ยงตัดเท้า/ขา |
|
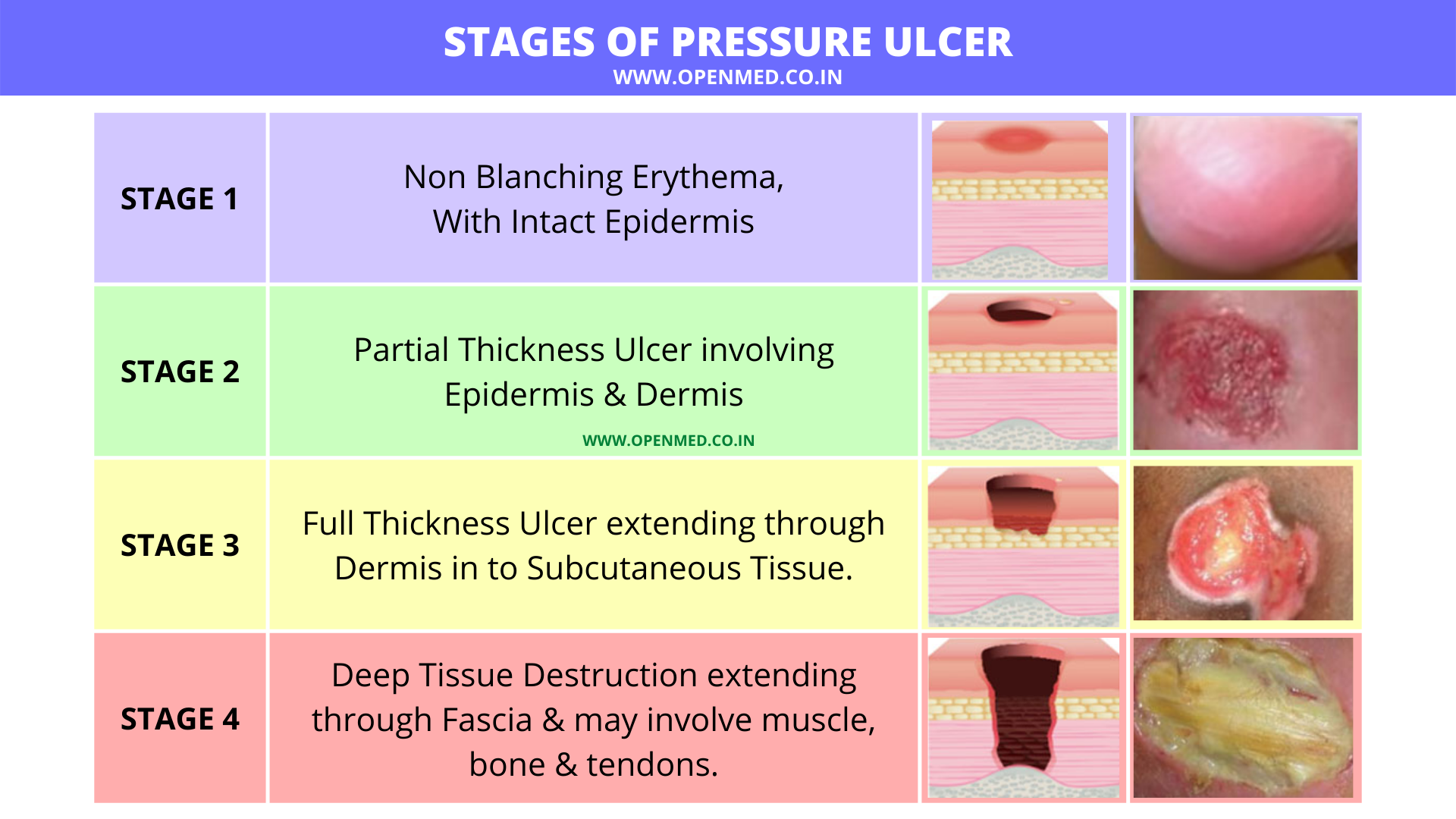
แผลกดทับ (Pressure Ulcer) |
ก้นกบ สะโพก ส้นเท้า |
แรงกดทับต่อเนื่อง ขาดเลือด |
พบในผู้ป่วยติดเตียง ผู้สูงอายุ แบ่ง 4 ระยะ ป้องกันได้ |
|
แผลหลอดเลือดดำ (VLU) |
ขาส่วนล่าง เหนือข้อเท้า |
ลิ้นหลอดเลือดดำทำงานบกพร่อง |
ตื้น มีน้ำเหลืองซึม กลับมาเป็นซ้ำบ่อย รักษาด้วย Compression |
|
แผลไหม้ (Burn Wound) |
ทุกส่วนของร่างกาย |
ความร้อน สารเคมี ไฟฟ้า |
3 ระดับความลึก ระดับ 3 มักกลายเป็นแผลเรื้อรัง |
5. ปัจจัยที่ทำให้แผลหายช้า
แผลเรื้อรังเกิดจากหลายปัจจัยร่วมกัน ทั้งปัจจัยจากตัวผู้ป่วยเอง (Intrinsic) และปัจจัยจากภายนอก (Extrinsic) การระบุและแก้ไขปัจจัยเหล่านี้เป็นกุญแจสำคัญของการรักษา
ปัจจัยจากตัวผู้ป่วย (Intrinsic Factors)
- โรคเบาหวาน — น้ำตาลสูงขัดขวางการซ่อมแซมเนื้อเยื่อ
- โรคหลอดเลือด — เลือดไปเลี้ยงเนื้อเยื่อไม่เพียงพอ
- อายุมาก — กระบวนการฟื้นตัวช้าลงตามวัย
- ภาวะทุพโภชนาการ — ขาดโปรตีน วิตามิน แร่ธาตุสำคัญ
- ภูมิคุ้มกันบกพร่อง — เสี่ยงติดเชื้อสูงขึ้น
- โรคอ้วน — ขัดขวางการไหลเวียนเลือด
ปัจจัยจากภายนอก (Extrinsic Factors)
- การสูบบุหรี่ — ลดออกซิเจนในเนื้อเยื่อ
- การดูแลแผลไม่ถูกวิธี — ใช้น้ำยาไม่เหมาะสม
- แรงกดทับซ้ำๆ — เฉพาะอย่างยิ่งในผู้ป่วยติดเตียง
- ยาบางชนิด — เช่น สเตียรอยด์ ยาเคมีบำบัด
- การติดเชื้อ / Biofilm — ขัดขวางกระบวนการหายของแผล
- ความชื้นเกิน/น้อยเกิน — สิ่งแวดล้อมแผลไม่เหมาะสม
6. หลักการประเมินแผล: TIME Framework
TIME Framework เป็นแนวทางที่ใช้กันอย่างแพร่หลายในการประเมินและวางแผนการดูแลแผลเรื้อรังอย่างเป็นระบบ พัฒนาโดยกลุ่มผู้เชี่ยวชาญด้าน Wound Bed Preparation (WBP) ประกอบด้วย 4 องค์ประกอบ:
|
|
องค์ประกอบ |
ประเมิน |
การจัดการ |
|
T |
Tissue (เนื้อเยื่อ) |
เนื้อตาย (Necrotic), Slough สีเหลือง, Granulation สีแดง, Epithelial สีชมพู |
Debridement: กำจัดเนื้อตายออกด้วยวิธีที่เหมาะสม |
|
I |
Infection/Inflammation (การติดเชื้อ/อักเสบ) |
บวม แดง ร้อน ปวด หนอง กลิ่นเหม็น Biofilm ปกคลุม |
จัดการการติดเชื้อ: ล้างแผลด้วยสาร Antiseptic ที่เหมาะสม |
|
M |
Moisture Imbalance (สมดุลความชื้น) |
แห้งเกินไป ชื้นเกินไป ปริมาณ Exudate |
ปรับสมดุลความชื้น: เลือก Dressing ให้เหมาะสม |
|
E |
Edge of Wound (ขอบแผล) |
ขอบม้วน ขอบบ่อนทำลาย Epithelial advance ขนาดเปลี่ยนแปลง |
ติดตามขนาดแผล: วัดทุก 1–2 สัปดาห์ |
7. แนวทางการดูแลแผลเรื้อรัง
การดูแลแผลเรื้อรังอย่างมีประสิทธิภาพต้องอาศัยแนวทางแบบองค์รวม (Holistic Approach) โดยจัดการทั้งตัวแผลเอง โรคร่วม และปัจจัยแวดล้อมไปพร้อมกัน
7.1 การจัดการสาเหตุพื้นฐาน (Treat the Cause)
ก่อนจะดูแลแผลได้อย่างมีประสิทธิภาพ จำเป็นต้องระบุและจัดการสาเหตุพื้นฐานก่อน เช่น ควบคุมระดับน้ำตาลในเลือด ปรับปรุงการไหลเวียนเลือด ลดแรงกดทับ หรือหยุดสูบบุหรี่
7.2 การเตรียมพื้นแผล (Wound Bed Preparation)
ใช้หลัก TIME Framework ในการเตรียมพื้นแผลให้พร้อมสำหรับการหาย ขั้นตอนสำคัญ ได้แก่:
- Debridement (การกำจัดเนื้อตาย): ตัดเนื้อตายออกเพื่อให้เนื้อเยื่อดีได้รับออกซิเจนและสารอาหาร สามารถทำได้หลายวิธี ทั้งวิธีผ่าตัด เอนไซม์ หรือ Autolytic debridement
- การล้างแผล (Wound Cleansing): ล้างแผลอย่างเหมาะสมด้วยน้ำเกลือปกติ (NSS) หรือสารล้างแผลที่มีคุณสมบัติต้านเชื้อแต่ไม่ทำลายเซลล์ เช่น สาร HOCl (Hypochlorous Acid) ซึ่งมีหลักฐานว่าช่วยทำลาย Biofilm ได้อย่างมีประสิทธิภาพ
- การควบคุมความชื้น (Moisture Management): รักษาสมดุลความชื้นโดยเลือกใช้วัสดุปิดแผลที่เหมาะสม เช่น Foam dressing สำหรับแผลที่มี exudate มาก หรือ Hydrogel สำหรับแผลแห้ง
- การจัดการ Biofilm: Biofilm พบได้ในแผลเรื้อรังมากกว่า 60–80% การจัดการต้องอาศัยทั้ง Debridement ร่วมกับสาร Antiseptic ที่มีคุณสมบัติต้าน Biofilm
7.3 การเลือกวัสดุปิดแผล (Wound Dressing Selection)
ไม่มีวัสดุปิดแผลชนิดเดียวที่ “ดีที่สุดสำหรับทุกแผล” การเลือกต้องพิจารณาตามสภาพแผลในแต่ละระยะ:
|
ชนิดวัสดุปิดแผล |
เหมาะกับ |
คุณสมบัติเด่น |
|
Hydrogel |
แผลแห้ง มีเนื้อตาย |
เพิ่มความชื้น ช่วย Autolytic debridement |
|
Foam Dressing |
แผลมี Exudate ปานกลาง–มาก |
ดูดซับดี เป็นฉนวนกันความร้อน |
|
Alginate |
แผลลึก มี Exudate มาก |
ดูดซับได้มาก ช่วยห้ามเลือด |
|
Hydrocolloid |
แผลตื้น Exudate น้อย–ปานกลาง |
ปิดกันน้ำได้ ส่งเสริมความชื้น |
|
Silver Dressing |
แผลติดเชื้อ/เสี่ยงติดเชื้อ |
มีฤทธิ์ต้านเชื้อ ระวังใช้ระยะยาว |
|
HOCl Solution |
ล้างแผลทุกชนิด ต้าน Biofilm |
ไม่ทำลายเซลล์ ลดการอักเสบ ปลอดภัย |
8. เทคโนโลยีสมัยใหม่ในการดูแลแผล
ความก้าวหน้าทางเทคโนโลยีในช่วงหลายปีที่ผ่านมาได้เปลี่ยนแปลงภูมิทัศน์ของการดูแลแผลเรื้อรังอย่างมาก ทั้งในด้านการวินิจฉัย การติดตามผล และการรักษา
|
นวัตกรรม |
รายละเอียด |
|
AI ประเมินแผล |
ใช้ภาพถ่ายวิเคราะห์ขนาด ชนิดเนื้อเยื่อ และทำนายผลลัพธ์การรักษา ลดความคลาดเคลื่อนจากการประเมินด้วยตาเปล่า |
|
Telemedicine / Home Ward |
ติดตามแผลทางไกลผ่าน LINE OA หรือแอปพลิเคชัน ลดการเดินทาง ช่วยให้ผู้ป่วยในพื้นที่ห่างไกลเข้าถึงการดูแลได้ |
|
HOCl Technology |
Hypochlorous Acid สารล้างแผลยุคใหม่ มีฤทธิ์ฆ่าเชื้อ ทำลาย Biofilm ลดอักเสบ แต่ไม่ทำลายเซลล์ดี (Non-cytotoxic) |
|
Smart Dressings |
วัสดุปิดแผลอัจฉริยะพร้อมเซ็นเซอร์วัดความชื้น pH อุณหภูมิแบบ Real-time ช่วยปรับการดูแลแผลแบบ Personalized |
|
NPWT |
Negative Pressure Wound Therapy ใช้แรงดูดสุญญากาศช่วยกำจัดของเหลว กระตุ้นเนื้อเยื่อใหม่และลดขนาดแผล |
|
Bioengineered Skin |
ผลิตภัณฑ์ทดแทนผิวหนังชีวภาพ ช่วยเร่งการปิดแผลที่ไม่ตอบสนองต่อการรักษาแบบดั้งเดิม |
9. สัญญาณอันตรายที่ต้องพบแพทย์ทันที
แผลบางสถานการณ์ต้องได้รับการดูแลจากแพทย์หรือบุคลากรทางการแพทย์โดยเร็ว ไม่ควรรอหรือรักษาด้วยตนเอง:
- มีไข้สูง ร่วมกับแผลบวม แดง ร้อนมากขึ้น — อาจบ่งบอกการติดเชื้อแบบ Systemic
- แผลมีกลิ่นเหม็นรุนแรง หรือมีน้ำหนองสีเขียว/เทา — สัญญาณการติดเชื้อรุนแรง
- ผิวหนังรอบแผลเปลี่ยนสีดำ — อาจมีเนื้อตาย (Gangrene) ต้องรักษาเร่งด่วน
- แผลขยายใหญ่ขึ้นอย่างรวดเร็ว แม้ดูแลอย่างดี — ต้องหาสาเหตุเพิ่มเติม
- มีเส้นแดงลามจากแผล (Red streaking) — สัญญาณ Lymphangitis / Cellulitis
- รู้สึกชา หรือเท้าเย็นลงผิดปกติ — อาจมีหลอดเลือดอุดตัน
- แผลไม่ดีขึ้นเลย หลังดูแลเองเกิน 2 สัปดาห์ — ควรได้รับการประเมินจากผู้เชี่ยวชาญ
10. การดูแลแผลที่บ้าน: คำแนะนำเบื้องต้น
สำหรับแผลเรื้อรังที่ได้รับการดูแลจากทีมแพทย์แล้ว การดูแลต่อเนื่องที่บ้านมีความสำคัญอย่างยิ่งต่อผลลัพธ์การรักษา
5 ขั้นตอนดูแลแผลเรื้อรังที่บ้าน
- ล้างมือให้สะอาด — ล้างมือด้วยสบู่หรือเจลแอลกอฮอล์อย่างน้อย 20 วินาที ก่อนและหลังสัมผัสแผล สวมถุงมือสะอาดทุกครั้ง
- ล้างแผลอย่างนุ่มนวล — ใช้ NSS หรือสารล้างแผลที่แพทย์สั่ง ล้างเบาๆ จากกลางแผลออกมาขอบ ห้ามใช้แอลกอฮอล์หรือ Betadine เข้มข้น
- ปิดแผลให้ถูกวิธี — ใช้วัสดุปิดแผลตามที่แพทย์แนะนำ รักษาความชื้นที่เหมาะสม (Moist) ไม่รัดแน่นเกินไป เปลี่ยนตามกำหนด
- สังเกตอาการ — ถ่ายรูปแผลทุกครั้งที่เปลี่ยนวัสดุปิดแผล ในมุมเดิม ระยะห่างเดิม พร้อมไม้บรรทัดวัดขนาด บันทึกขนาด สี กลิ่น ของเหลว
- ดูแลสุขภาพรวม — กินอาหารโปรตีนสูง ควบคุมน้ำตาล งดบุหรี่ พบแพทย์ตามนัด
เคล็ดลับสำคัญสำหรับผู้ดูแลผู้ป่วยที่บ้าน
- ถ่ายรูปแผลทุกครั้งที่ทำแผล ในมุมเดิม ระยะห่างเดิม พร้อมไม้บรรทัดวัดขนาด เพื่อติดตามความเปลี่ยนแปลงได้ชัดเจน
- หมั่นตรวจเท้าทุกวัน สำหรับผู้ป่วยเบาหวาน ตรวจหาแผลถลอก แผลพุพอง หรือการเปลี่ยนสีของผิวหนัง
- โภชนาการเป็นยา แผลต้องการโปรตีน วิตามินซี สังกะสี และธาตุเหล็กในการซ่อมแซม ควรกินอาหารให้เพียงพอและหลากหลาย
- อย่าลืมสุขภาพจิต แผลเรื้อรังส่งผลต่อจิตใจของทั้งผู้ป่วยและผู้ดูแล หากรู้สึกเหนื่อยล้าหรือท้อแท้ ควรพูดคุยกับทีมแพทย์
เอกสารอ้างอิง
- Sen CK. Human Wound and Its Burden: Updated 2025 Compendium of Estimates. Adv Wound Care. 2025;14(9):429-438.
- Fakher S, Westenberg D. A Comprehensive Overview of Chronic Wound Infections and Current Treatment Methods. Wound Repair Regen. 2025;33(6):e70115.
- Schultz GS, et al. Wound bed preparation: a systematic approach to wound management. Wound Repair Regen. 2003.
- Wang C, et al. Wound management materials and technologies from bench to bedside and beyond. Nat Rev Mater. 2024;9(8):550-566.
- Dabas M, et al. Application of artificial intelligence methodologies to chronic wound care: A scoping review. Adv Wound Care. 2023;12(4):205-240.
- Future Market Insights. Chronic Wound Care Market Size & Trends 2025 to 2035.
WoundCareFriend.com
เพื่อนดูแลแผล — ความรู้ที่ถูกต้อง เข้าถึงง่าย ส่งตรงถึงคุณ
© 2569 WoundCareFriend.com | NCD Plus Solution Co., Ltd.