WoundCareFriend
เเผลกดทับ(pressure injury)
บทความวิชาการ | Pressure Injury Education
แผลกดทับ
รู้จัก ป้องกัน และดูแลอย่างถูกวิธี
ทำความเข้าใจกลไกการเกิดแผลกดทับ ระดับความรุนแรง การประเมินความเสี่ยง
และแนวทางป้องกัน-ดูแลรักษาตามแนวปฏิบัติสากล NPIAP/EPUAP/PPPIA 2025
เมษายน 2569 | อ่าน 15 นาที | WoundCareFriend.com
1. แผลกดทับ (Pressure Injury) คืออะไร?
แผลกดทับ คือ การบาดเจ็บเฉพาะที่ของผิวหนังและ/หรือเนื้อเยื่อใต้ผิวหนัง ที่เกิดจากแรงกด (Pressure) เพียงอย่างเดียว หรือแรงกดร่วมกับแรงเฉือน (Shear) โดยมักเกิดบริเวณปุ่มกระดูก (Bony Prominences) หรือบริเวณที่มีอุปกรณ์ทางการแพทย์กดทับ
ปัจจุบัน NPIAP (National Pressure Injury Advisory Panel) แนะนำให้ใช้คำว่า “Pressure Injury” แทนคำว่า “Pressure Ulcer” เพื่อครอบคลุมทั้งกรณีที่ผิวหนังยังไม่เปิด (Stage 1) และกรณีที่มีแผลเปิดแล้ว นอกจากนี้ยังเปลี่ยนจากเลขโรมันเป็นเลขอารบิก (Stage 1, 2, 3, 4)
|
💡 สิ่งสำคัญที่ต้องรู้ |
|
• แผลกดทับเป็นภาวะแทรกซ้อนที่ป้องกันได้เป็นส่วนใหญ่ หากมีการประเมินความเสี่ยง การดูแลผิวหนัง และการจัดท่าอย่างเหมาะสม |
|
• การเกิดแผลกดทับถือเป็นตัวชี้วัดคุณภาพการดูแลพยาบาลที่สำคัญระดับสากล |
2. สถานการณ์และผลกระทบ
แผลกดทับเป็นปัญหาสาธารณสุขที่สำคัญทั้งในระดับโลกและประเทศไทย ส่งผลกระทบทั้งด้านร่างกาย จิตใจ และเศรษฐกิจ
|
2.5 ล้าน ผู้ป่วยแผลกดทับ/ปี (US) |
60,000 เสียชีวิตจากภาวะแทรกซ้อน/ปี |
1.9–5.8 ต่อ 1,000 วันนอน (ICU ไทย) |
95% สามารถป้องกันได้ |
ในประเทศไทย การศึกษาในหอผู้ป่วยหนัก (ICU) พบว่าอุบัติการณ์แผลกดทับมีแนวโน้มเพิ่มสูงขึ้น จาก 1.9 ต่อ 1,000 วันนอน ใน พ.ศ. 2561 เป็น 5.8 ต่อ 1,000 วันนอน ใน พ.ศ. 2563 ซึ่งบ่งชี้ถึงความจำเป็นเร่งด่วนในการพัฒนาระบบป้องกัน
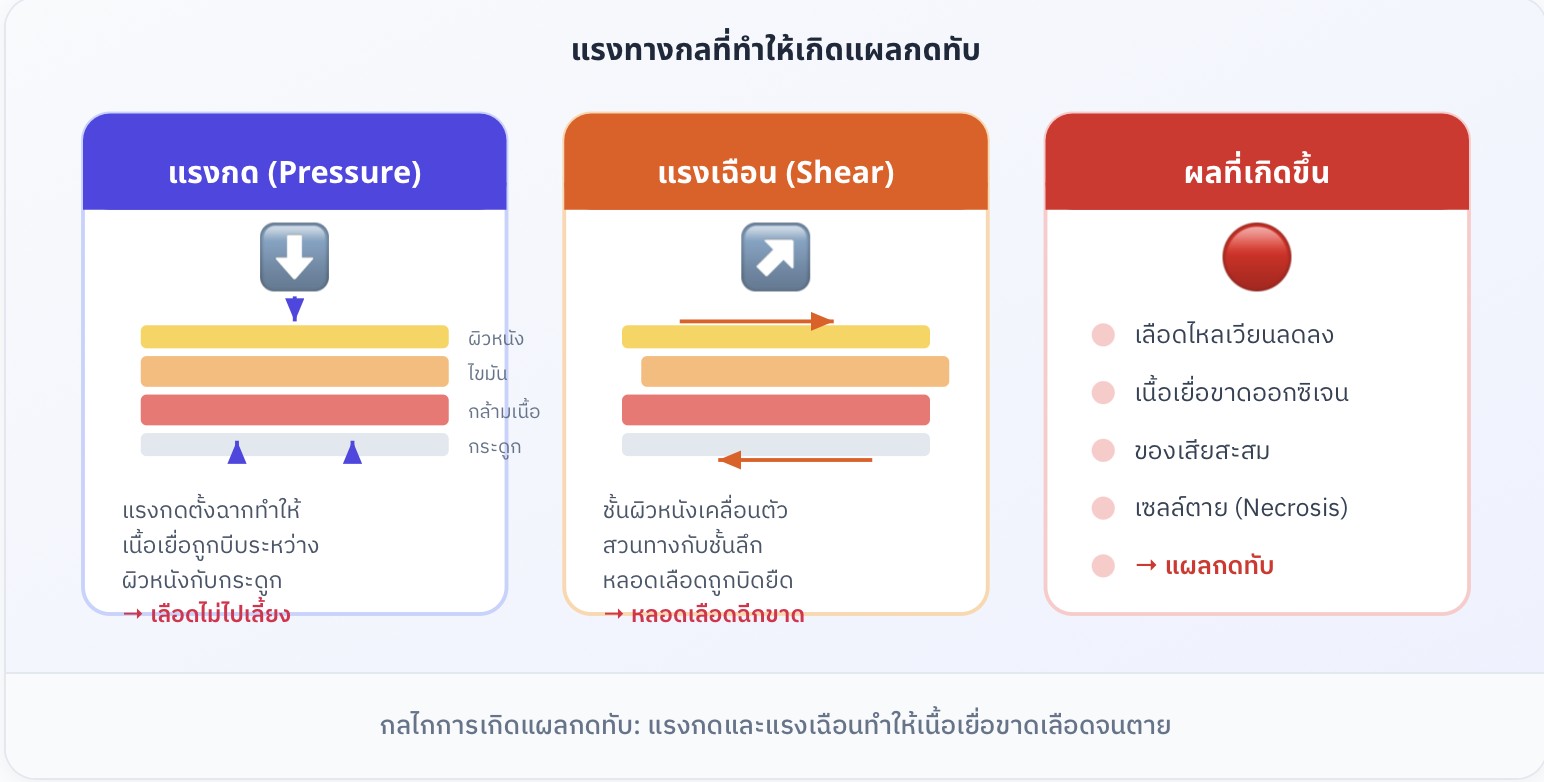
3. กลไกการเกิดแผลกดทับ
แผลกดทับเกิดจากแรงทางกล (Mechanical Forces) ที่กระทำต่อเนื้อเยื่อบริเวณปุ่มกระดูก ทำให้เลือดไม่สามารถไหลเวียนไปเลี้ยงเนื้อเยื่อได้ ส่งผลให้เซลล์ขาดออกซิเจนและตาย
|
แรงทางกล |
กลไก |
ผลที่เกิดขึ้น |
|
แรงกด (Pressure) |
แรงตั้งฉากบีบเนื้อเยื่อระหว่างผิวหนังกับกระดูก |
หลอดเลือดถูกบีบ เลือดไม่ไปเลี้ยง เนื้อเยื่อขาดออกซิเจน |
|
แรงเฉือน (Shear) |
ชั้นผิวหนังเคลื่อนตัวสวนทางกับชั้นลึก |
หลอดเลือดถูกบิดยืดจนฉีกขาด |
|
แรงเสียดทาน (Friction) |
ผิวหนังถูกครูดกับพื้นผิว |
ผิวหนังชั้นนอกถลอก เปราะบาง ง่ายต่อการบาดเจ็บ |
4. ตำแหน่งที่พบแผลกดทับบ่อย
ตำแหน่งที่พบแผลกดทับมีความสัมพันธ์โดยตรงกับท่าทางของผู้ป่วย เนื่องจากน้ำหนักตัวจะถูกรับรองด้วยบริเวณปุ่มกระดูกที่ยื่นออกมา
|
ท่าของผู้ป่วย |
ตำแหน่งที่เสี่ยงสูง |
ตำแหน่งเสี่ยงอื่นๆ |
|
ท่านอนหงาย (Supine) |
กระเบนเหน็บ (Sacrum) ★ ส้นเท้า (Heel) ★ |
ท้ายทอย สะบัก ข้อศอก |
|
ท่านอนตะแคง (Lateral) |
สะโพก (Greater Trochanter) ★ |
หู ไหล่ เข่าด้านใน ตาตุ่ม |
|
ท่านั่ง (Sitting) |
ปุ่มรองนั่ง (Ischium) ★ กระดูกก้นกบ (Coccyx) |
สะบัก (ถ้าเอนพิง) |
|
จากอุปกรณ์ทางการแพทย์ |
ท่อช่วยหายใจ → ริมฝีปาก ใบหน้า NG tube → จมูก |
Pulse oximeter → นิ้ว Cervical collar → คาง ท้ายทอย |
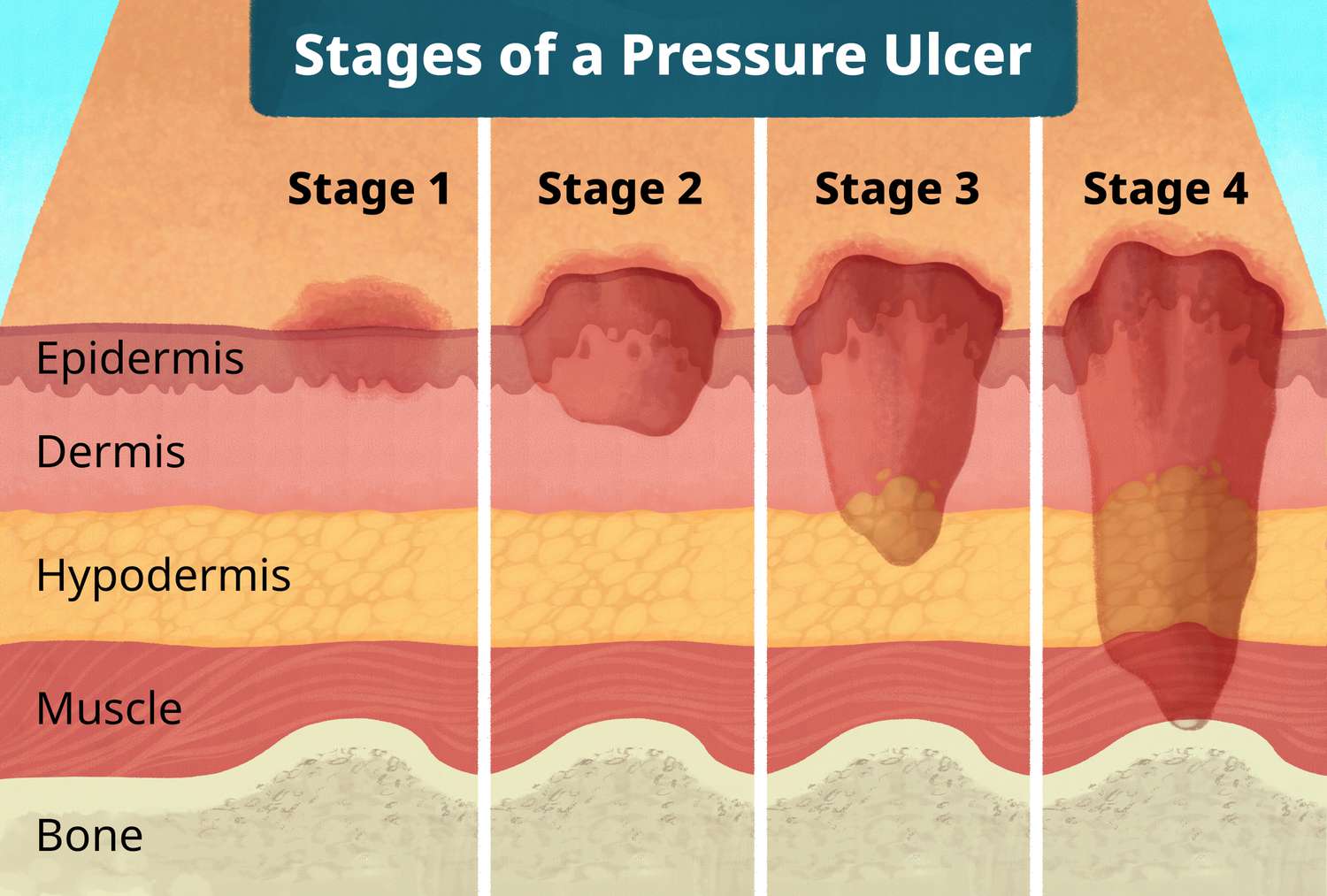
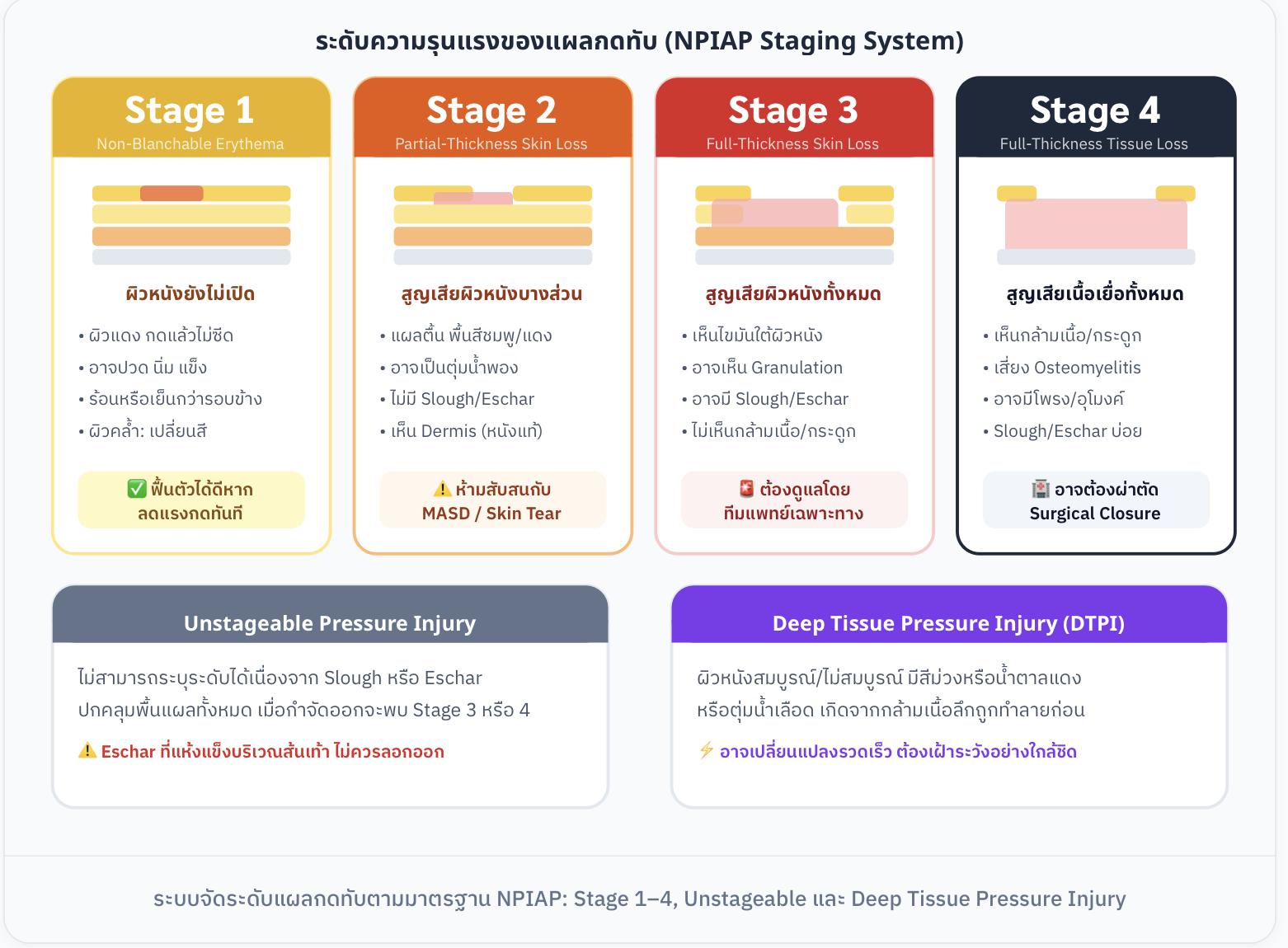
5. ระดับความรุนแรงของแผลกดทับ (Staging)
ระบบจัดระดับแผลกดทับตามมาตรฐาน NPIAP แบ่งออกเป็น 4 ระดับหลัก และ 2 ประเภทเพิ่มเติม ใช้ในการประเมินความลึกของการบาดเจ็บและวางแผนการดูแลรักษา
|
Stage 1 |
Stage 2 |
Stage 3 |
Stage 4 |
|
ผิวหนังยังไม่เปิด |
สูญเสียผิวหนังบางส่วน |
สูญเสียผิวหนังทั้งหมด |
สูญเสียเนื้อเยื่อทั้งหมด |
|
ผิวแดงกดแล้วไม่ซีด อาจปวด นิ่ม แข็ง ร้อน/เย็นกว่ารอบข้าง ฟื้นตัวได้ดีหากลดแรงกดทันที |
แผลตื้น พื้นสีชมพู/แดง อาจเป็นตุ่มน้ำพอง ไม่มี Slough/Eschar เห็น Dermis (หนังแท้) |
เห็นไขมันใต้ผิวหนัง อาจเห็น Granulation อาจมี Slough/Eschar ไม่เห็นกล้ามเนื้อ/กระดูก |
เห็นกล้ามเนื้อ/กระดูก เสี่ยง Osteomyelitis อาจมีโพรง/อุโมงค์ อาจต้องผ่าตัด Surgical Closure |
|
ประเภทเพิ่มเติม |
ลักษณะสำคัญ |
หมายเหตุ |
|
Unstageable PI |
Slough หรือ Eschar ปกคลุมพื้นแผลทั้งหมด ไม่สามารถระบุระดับได้ |
เมื่อกำจัดออกจะพบ Stage 3 หรือ 4 Eschar แห้งที่ส้นเท้า ไม่ควรลอกออก |
|
Deep Tissue PI (DTPI) |
ผิวหนังสมบูรณ์/ไม่สมบูรณ์ มีสีม่วงหรือน้ำตาลแดง หรือตุ่มน้ำเลือด |
เกิดจากกล้ามเนื้อลึกถูกทำลายก่อน อาจเปลี่ยนแปลงรวดเร็ว ต้องเฝ้าระวัง |
6. การประเมินความเสี่ยง: Braden Scale
Braden Scale เป็นเครื่องมือที่ใช้กันอย่างแพร่หลายที่สุดในการประเมินความเสี่ยงต่อการเกิดแผลกดทับ ประกอบด้วย 6 ด้าน คะแนนเต็ม 23 คะแนน ยิ่งคะแนนน้อยยิ่งเสี่ยงสูง
|
ด้านที่ประเมิน |
สิ่งที่ประเมิน |
คะแนน |
|
1. การรับความรู้สึก (Sensory Perception) |
ความสามารถในการตอบสนองต่อแรงกดที่ทำให้ไม่สุขสบาย |
1–4 |
|
2. ความชื้น (Moisture) |
ระดับความเปียกชื้นของผิวหนัง (เหงื่อ ปัสสาวะ อุจจาระ) |
1–4 |
|
3. กิจกรรม (Activity) |
ระดับการทำกิจกรรม (เดินได้ นั่งเก้าอี้ ติดเตียง) |
1–4 |
|
4. การเคลื่อนไหว (Mobility) |
ความสามารถในการเปลี่ยนท่าทางบนเตียง |
1–4 |
|
5. โภชนาการ (Nutrition) |
ปริมาณอาหารที่รับประทานได้ |
1–4 |
|
6. แรงเสียดทาน/แรงเฉือน (Friction & Shear) |
ระดับปัญหาการเลื่อนไหลบนเตียง/เก้าอี้ |
1–3 |
|
📊 การแปลผลคะแนน Braden Scale |
|
• ≤ 9 คะแนน: เสี่ยงสูงมาก (Very High Risk) — ต้องมาตรการป้องกันทุกด้านอย่างเข้มงวด |
|
• 10–12 คะแนน: เสี่ยงสูง (High Risk) — ต้องใช้ที่นอนลดแรงกด พลิกตัวทุก 2 ชม. |
|
• 13–14 คะแนน: เสี่ยงปานกลาง (Moderate Risk) — พลิกตัวสม่ำเสมอ ดูแลผิวหนัง |
|
• 15–18 คะแนน: เสี่ยงต่ำ (Low Risk / At Risk) — ดูแลเฝ้าระวังตามปกติ |
|
• > 18 คะแนน: ความเสี่ยงน้อย — ยังคงต้องตรวจประเมินซ้ำเมื่ออาการเปลี่ยนแปลง |
|
⏱ ความถี่ในการประเมินซ้ำ |
|
• ผู้ป่วย ICU: ประเมินทุก 8 ชั่วโมง (ทุกเวร) และเมื่ออาการเปลี่ยนแปลง |
|
• ผู้ป่วยทั่วไป: ประเมินทุก 24 ชั่วโมง (ทุกวัน) และเมื่ออาการเปลี่ยนแปลง |
7. ปัจจัยเสี่ยงที่สำคัญ
การเกิดแผลกดทับเป็นผลจากปัจจัยหลายด้านร่วมกัน การระบุและแก้ไขปัจจัยเหล่านี้เป็นรากฐานของการป้องกัน
|
ปัจจัยภายนอก (Extrinsic) |
ปัจจัยภายใน (Intrinsic) |
|
• แรงกด — จากน้ำหนักตัวกดบนปุ่มกระดูก • แรงเฉือน — จากการไหลเลื่อนบนเตียง • แรงเสียดทาน — ผิวหนังถูกครูดกับพื้นผิว • ความชื้น — จากเหงื่อ ปัสสาวะ อุจจาระ • อุปกรณ์ทางการแพทย์ — ท่อ สายต่างๆ |
• อายุมาก — ผิวหนังบางลง ยืดหยุ่นน้อย • ทุพโภชนาการ — ขาดโปรตีน อัลบูมินต่ำ • โรคร่วม — เบาหวาน หลอดเลือด ไตวาย • ซีด/โลหิตจาง — ออกซิเจนไปเลี้ยงน้อย • ภาวะรู้สึกตัวลดลง — ไม่รู้สึกปวด • สูบบุหรี่ — ลดการไหลเวียนเลือด |
8. แนวทางการป้องกันแผลกดทับ
การป้องกันแผลกดทับต้องอาศัยมาตรการที่ครอบคลุมหลายด้านพร้อมกัน ตามแนวปฏิบัติสากล NPIAP/EPUAP/PPPIA ฉบับ 2025 เน้นย้ำว่าการป้องกันต้องเป็นแบบ “รายบุคคล” (Individualized) ไม่ใช่สูตรตายตัว
SSKIN Bundle: 5 มาตรการป้องกันแผลกดทับ
|
S |
S |
K |
I |
N |
|
Surface พื้นผิวรองรับ |
Skin Inspection ตรวจผิวหนัง |
Keep Moving พลิกตัว/เคลื่อนไหว |
Incontinence จัดการความชื้น |
Nutrition โภชนาการ |
|
ใช้ที่นอนลดแรงกดที่เหมาะสมตามระดับเสี่ยง เช่น Air mattress, Foam mattress |
ตรวจทุกวัน โดยเฉพาะบริเวณปุ่มกระดูก สังเกตรอยแดง/สีเปลี่ยน ทาครีมบำรุงผิว |
พลิกตะแคงทุก 2 ชม. ปรับตามรายบุคคล ท่าเอียง 30° ลด Shear ส่งเสริมการเคลื่อนไหว |
เปลี่ยนผ้าปูทันทีเมื่อเปียก ใช้ครีมกันชื้น ผ้าอ้อมซึมซับ แยก MASD จาก PI |
โปรตีน 1.25–1.5 g/kg/วัน แคลอรี 30–35 kcal/kg/วัน เสริม Vit C, Zinc |
|
🔄 แนวปฏิบัติการพลิกตะแคงตัว (2025 Guidelines Update) |
|
• ทุก 2 ชั่วโมง เป็นแนวทางทั่วไป แต่ต้องปรับตามรายบุคคล (ผิวหนัง โรคร่วม ชนิดที่นอน) |
|
• ท่าเอียง 30 องศา ลดแรงเฉือนบริเวณกระเบนเหน็บ ดีกว่าท่าตะแคง 90 องศา |
|
• ยกหัวเตียง ≤ 30 องศา ถ้าไม่มีข้อห้ามทางคลินิก (เช่น ปัญหาทางเดินหายใจ สำลัก) |
|
• ใช้หมอนรองเท้า ยกส้นเท้าลอยจากเตียง เนื่องจากส้นเท้าเป็นจุดที่พบบ่อย |
|
• บันทึกการพลิกตัว ทุกครั้ง ระบุเวลาและท่าที่จัด |
9. การดูแลรักษาแผลกดทับ
เมื่อเกิดแผลกดทับแล้ว การรักษาต้องเป็นแบบองค์รวม ทั้งจัดการกับตัวแผลเอง รักษาโรคร่วม และแก้ไขปัจจัยที่ทำให้เกิด
หลักการรักษา 5 ประการ
- ลดแรงกด (Pressure Off-loading): หลีกเลี่ยงการนอนทับบริเวณที่มีแผล ใช้ที่นอนลดแรงกดที่เหมาะสม เช่น Air mattress แบบ Alternating pressure
- ล้างแผลและกำจัดเนื้อตาย: ล้างแผลด้วย NSS หรือสาร HOCl ทำ Debridement ตามข้อบ่งชี้ กำจัด Slough และ Biofilm (ยกเว้น Eschar แห้งที่ส้นเท้า)
- เลือกวัสดุปิดแผลที่เหมาะสม: รักษาความชื้นสมดุล (Moist Wound Healing) เลือก Foam, Hydrogel, Alginate ตามปริมาณ Exudate
- ดูแลโภชนาการ: ให้โปรตีนสูง 1.25–1.5 g/kg/วัน พลังงาน 30–35 kcal/kg/วัน เสริมวิตามินซี สังกะสี
- ติดตามและประเมินซ้ำ: ประเมินแผลทุกครั้งที่เปลี่ยนวัสดุปิดแผล ใช้ PUSH Tool ติดตามความก้าวหน้า
|
🚨 สัญญาณอันตรายที่ต้องพบแพทย์ทันที |
|
• มีไข้สูงร่วมกับแผลบวมแดงร้อน — อาจมีการติดเชื้อในกระแสเลือด (Sepsis) |
|
• มีกลิ่นเหม็นรุนแรง หรือหนองสีเขียว — การติดเชื้อรุนแรง ต้องเพาะเชื้อ |
|
• แผลลุกลามลงลึกอย่างรวดเร็ว — อาจมี Osteomyelitis (ติดเชื้อในกระดูก) |
|
• เนื้อเยื่อรอบแผลเปลี่ยนสีดำ — Gangrene ต้องผ่าตัดเร่งด่วน |
|
• แผลไม่ดีขึ้นเลยหลัง 2 สัปดาห์ — ต้องทบทวนแผนการรักษาใหม่ทั้งหมด |
10. คำแนะนำสำหรับผู้ดูแลที่บ้าน
ผู้ดูแลผู้ป่วยที่บ้านมีบทบาทสำคัญมากในการป้องกันและดูแลแผลกดทับ
- ตรวจผิวหนังทุกวัน: โดยเฉพาะบริเวณก้นกบ สะโพก ส้นเท้า สะบัก ข้อศอก สังเกตรอยแดงที่กดแล้วไม่ซีด
- พลิกตะแคงตัวสม่ำเสมอ: ทุก 2 ชั่วโมงขณะนอน ทุก 15–30 นาทีขณะนั่ง ใช้หมอนรองตามจุดต่างๆ
- รักษาความสะอาดและแห้ง: เปลี่ยนผ้าอ้อม/ผ้าปูทันทีเมื่อเปียก ทำความสะอาดผิวเบาๆ ทาครีมกันชื้น
- ใส่ใจโภชนาการ: อาหารโปรตีนสูง (ไข่ เนื้อ ถั่ว นม) ผัก ผลไม้ ดื่มน้ำเพียงพอ ปรึกษาแพทย์เรื่องอาหารเสริม
- ถ่ายรูปบันทึกทุกวัน: ถ่ายรูปผิวหนังบริเวณเสี่ยง โดยเฉพาะถ้าพบรอยแดง เพื่อส่งให้ทีมแพทย์ทาง Telemedicine
|
💡 สิ่งที่ไม่ควรทำ (Common Mistakes) |
|
• ห้ามนวดบริเวณรอยแดง — จะทำให้เนื้อเยื่อเสียหายมากขึ้น |
|
• ห้ามใช้ห่วงยาง (Ring cushion / Donut) — เพิ่มแรงกดรอบๆ แทนที่จะลดแรงกด |
|
• ห้ามลากตัวผู้ป่วยบนเตียง — เกิดแรงเฉือนมหาศาล ต้อง “ยก” ไม่ใช่ “ลาก” |
|
• ห้ามปล่อยให้ผิวหนังเปียกชื้นนาน — เพิ่มความเสี่ยง MASD + PI ซ้อนกัน |
|
• ห้ามใช้แอลกอฮอล์ทาผิวหนัง — ทำให้ผิวแห้ง แตก เสียหายมากขึ้น |
เอกสารอ้างอิง
- NPIAP/EPUAP/PPPIA. Prevention and Treatment of Pressure Ulcers/Injuries: Clinical Practice Guideline. 4th Edition, 2025.
- Edsberg LE, et al. Revised National Pressure Ulcer Advisory Panel Pressure Injury Staging System. J Wound Ostomy Continence Nurs. 2016;43(6):585-597.
- Pressure Injuries: Prevention, Evaluation, and Management. Am Fam Physician. 2023;108(2):166-174.
- Braden BJ, Bergstrom N. Predictive validity of the Braden Scale for pressure sore risk. Res Nurs Health. 1994;17(6):459-470.
- จันทร์ทิพย์ สุขบัว และคณะ. ผลการใช้ชุดวิธีปฏิบัติ SSIE-Tq3h เพื่อป้องกันแผลกดทับ. วารสารการพยาบาลและสุขภาพ. 2562;37(4).
- Nursing Center. Pressure Injury Assessment and Management. February 2025.
WoundCareFriend.com
เพื่อนดูแลแผล — ความรู้ที่ถูกต้อง เข้าถึงง่าย ส่งตรงถึงคุณ
© 2569 WoundCareFriend.com | NCD Plus Solution Co., Ltd.