WoundCareFriend
เเผลเบาหวานที่เท้า(DFU-diabetic foot ulcer)
|
WOUNDCAREFRIEND.COM แผลเบาหวาน: คู่มือการดูแลและป้องกันอย่างครบวงจร ความรู้ที่จำเป็นสำหรับบุคลากรทางการแพทย์และประชาชนทั่วไป WoundCareFriend.com | เมษายน 2569 |
1. แผลเบาหวานคืออะไร? ทำไมถึงน่ากลัว
แผลเบาหวาน (Diabetic Wound / Diabetic Foot Ulcer - DFU) คือแผลที่เกิดขึ้นในผู้ป่วยเบาหวานที่ควบคุมระดับน้ำตาลได้ไม่ดี โดยเฉพาะบริเวณเท้าและขาส่วนล่าง เป็นภาวะแทรกซ้อนที่พบได้บ่อยและส่งผลกระทบร้ายแรงต่อคุณภาพชีวิตของผู้ป่วย
สาเหตุหลักมาจากระดับน้ำตาลในเลือดที่สูงเรื้อรัง ทำลายเส้นประสาทส่วนปลาย (Peripheral Neuropathy) ทำให้สูญเสียความรู้สึกที่เท้า ร่วมกับหลอดเลือดตีบ (Peripheral Artery Disease) ทำให้เลือดไปเลี้ยงเท้าไม่เพียงพอ เมื่อเกิดแผลจึงหายช้ากว่าคนปกติอย่างมาก
|
สิ่งที่ต้องรู้ แผลเบาหวานเป็นสาเหตุอันดับหนึ่งของการตัดขาที่ไม่ได้เกิดจากอุบัติเหตุ (Non-traumatic Amputation) และมีอัตราการเสียชีวิตภายใน 5 ปีสูงถึง 42% |
2. สถานการณ์แผลเบาหวานในไทยและทั่วโลก
|
537 ล้าน ผู้ป่วย DM ทั่วโลก (IDF 2021) |
19-34% ผู้ป่วย DM ที่จะเกิด แผลตลอดชีวิต |
25% โอกาสเกิดแผลเท้า ในผู้ป่วย DM ไทย |
42% อัตราเสียชีวิตใน 5 ปีหลังเกิดแผล |
ข้อมูลจาก International Diabetes Federation (IDF) ระบุว่าในปี ค.ศ. 2021 มีผู้ป่วยเบาหวานทั่วโลกกว่า 537 ล้านคน โดยประมาณ 9.1-26.1 ล้านคนจะเกิดแผลเบาหวานที่เท้าในแต่ละปี สำหรับประเทศไทย ผู้ป่วยเบาหวานมีโอกาสเกิดแผลที่เท้าสูงถึงร้อยละ 25
3. กลไกการเกิดแผล: เข้าใจต้นเหตุ
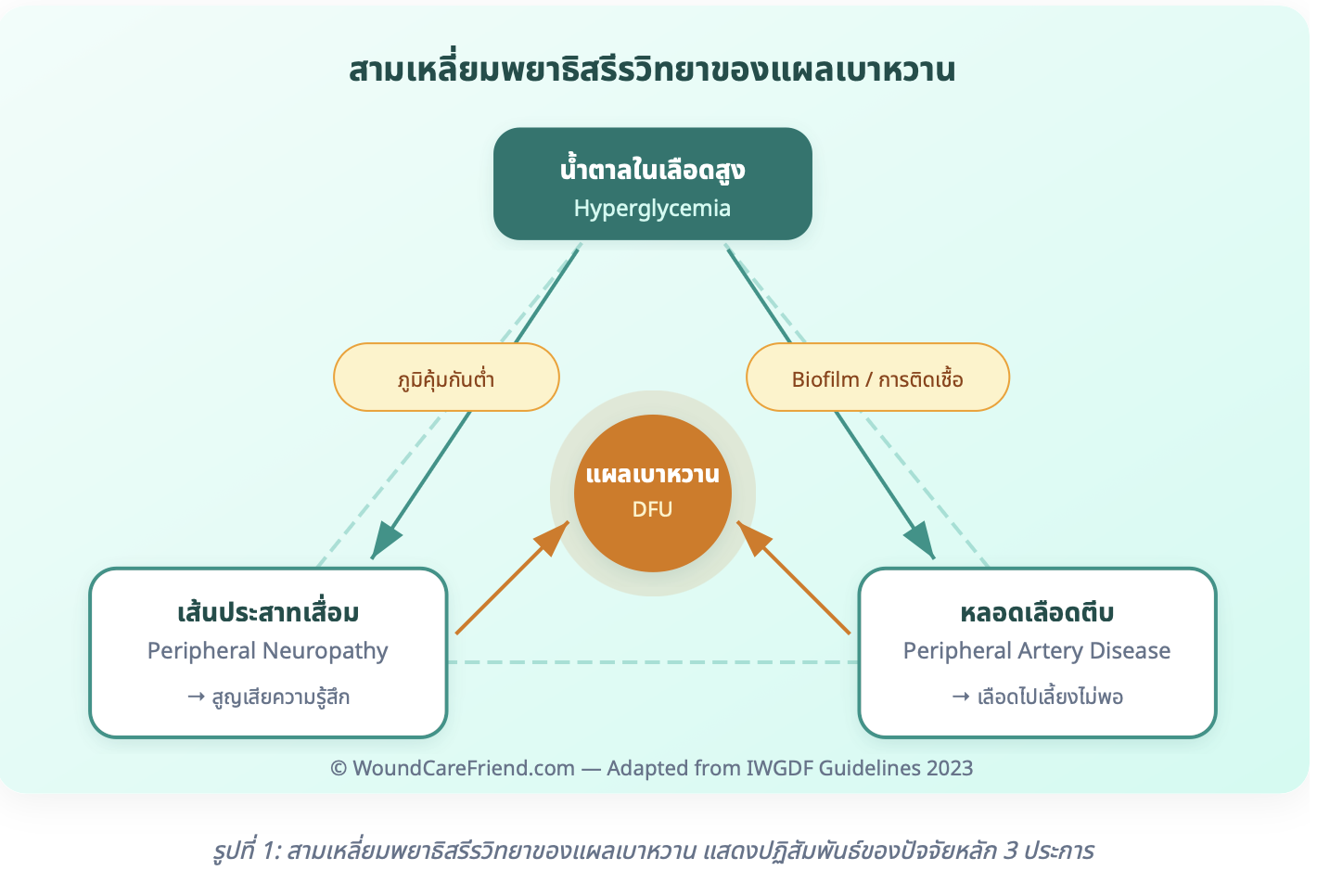
กลไกการเกิดแผลเบาหวานเกิดจากปฏิสัมพันธ์ของ 3 ปัจจัยหลัก ได้แก่ Peripheral Neuropathy, Peripheral Artery Disease และภูมิคุ้มกันบกพร่อง โดยมีน้ำตาลในเลือดสูงเรื้อรังเป็นต้นเหตุร่วม
3.1 Peripheral Neuropathy (เส้นประสาทส่วนปลายเสื่อม)
ระดับน้ำตาลในเลือดที่สูงเรื้อรังทำลายเส้นประสาทส่วนปลาย แบ่งเป็น 3 ชนิด:
|
S |
Sensory Neuropathy (ประสาทรับความรู้สึก) สูญเสียความสามารถในการรับรู้ความเจ็บปวด ร้อน-เย็น ทำให้ไม่รู้ว่ามีแผลหรือการบาดเจ็บที่เท้า |
|
M |
Motor Neuropathy (ประสาทสั่งการ) กล้ามเนื้อเท้าอ่อนแรง/ลีบ ทำให้รูปเท้าผิดรูป เกิดจุดรับน้ำหนักผิดตำแหน่ง สร้างแรงกดซ้ำๆ |
|
A |
Autonomic Neuropathy (ประสาทอัตโนมัติ) ผิวหนังแห้ง แตก เนื่องจากต่อมเหงื่อทำงานผิดปกติ เป็นช่องทางให้เชื้อโรคเข้าสู่ร่างกาย |
3.2 Peripheral Artery Disease (หลอดเลือดส่วนปลายตีบ)
หลอดเลือดแดงที่เท้าตีบจากภาวะ Atherosclerosis ทำให้เลือดไปเลี้ยงเนื้อเยื่อไม่เพียงพอ ออกซิเจนและสารอาหารไปถึงแผลน้อย ทำให้แผลหายช้า เสี่ยงต่อเนื้อเยื่อตาย (Gangrene)
3.3 ภูมิคุ้มกันบกพร่อง
ระดับน้ำตาลสูงลดประสิทธิภาพของเม็ดเลือดขาว (WBC) ในการต่อสู้กับเชื้อโรค ทำให้แผลติดเชื้อง่ายและรุนแรง มีโอกาสเกิด Biofilm ซึ่งเป็นชั้นเกราะป้องกันของเชื้อแบคทีเรียที่ดื้อต่อยาปฏิชีวนะ
4. ประเภทของแผลเบาหวาน
|
ประเภทแผล |
ลักษณะเด่น |
สาเหตุหลัก |
ตำแหน่งที่พบบ่อย |
|
Neuropathic Ulcer (แผลจากเส้นประสาทเสื่อม) |
ไม่เจ็บ ขอบแผลหนา (Callus) แผลค่อนข้างลึก เท้าอุ่น ชีพจรเท้าคลำได้ |
Peripheral Neuropathy |
ฝ่าเท้า, หัวนิ้วเท้า (Metatarsal heads) |
|
Ischemic Ulcer (แผลจากเลือดไปเลี้ยงไม่พอ) |
เจ็บปวด ขอบแผลเรียบ ผิวหนังรอบแผลซีด/คล้ำ เท้าเย็น ชีพจรเท้าคลำไม่ได้ |
Peripheral Artery Disease |
ปลายนิ้วเท้า, ข้อเท้า, ส้นเท้า |
|
Neuro-ischemic Ulcer (แผลผสม) |
อาจเจ็บหรือไม่เจ็บ ชีพจรเท้าอ่อนหรือคลำไม่ได้ พบบ่อยที่สุด |
Neuropathy + PAD |
ขอบเท้า, นิ้วเท้า |
5. การประเมินแผล: Wagner Classification & IWGDF
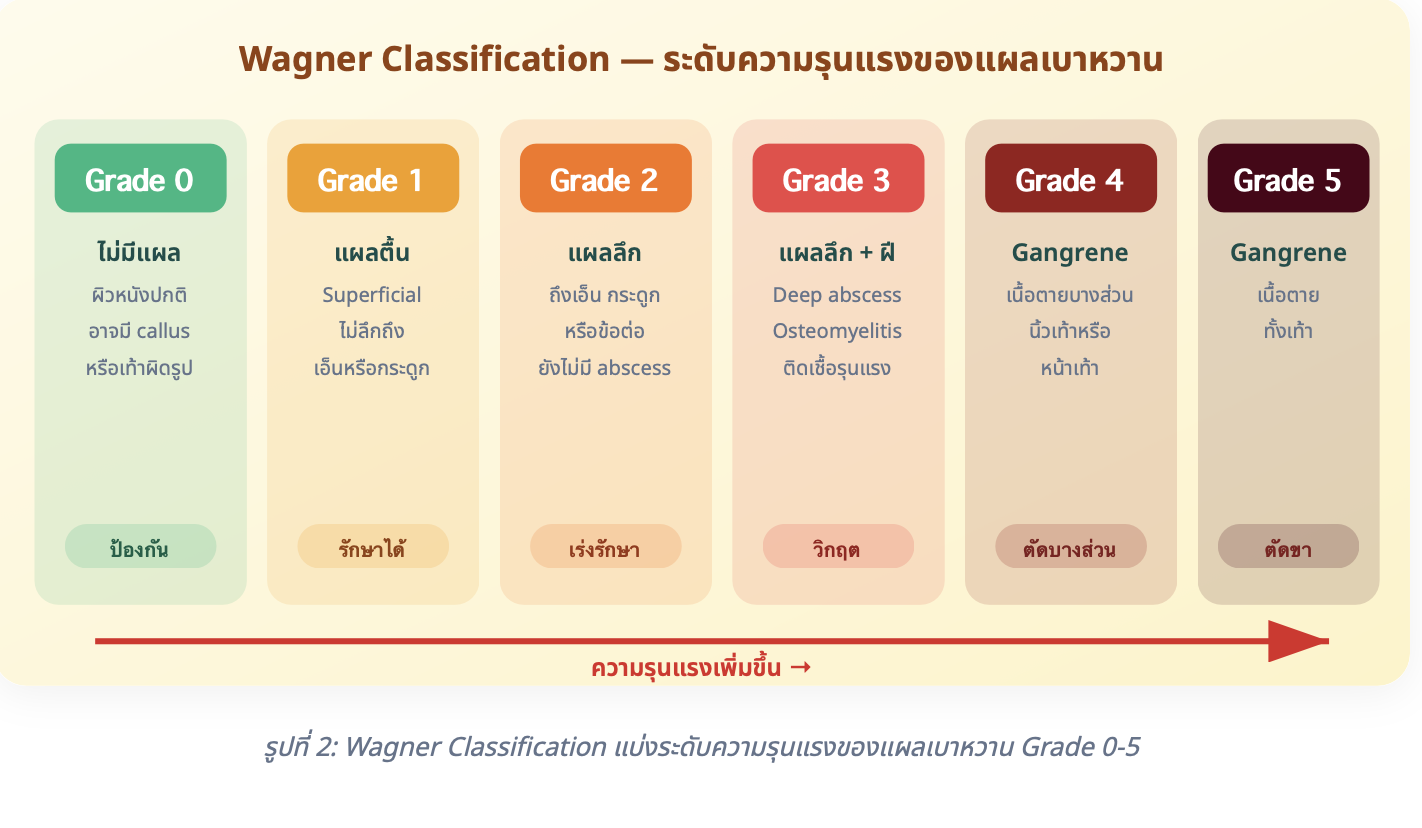
ระบบ Wagner Classification แบ่งความรุนแรงของแผลเบาหวานเป็น 6 ระดับ ตั้งแต่ Grade 0 (ไม่มีแผล แต่มีความเสี่ยง) ไปจนถึง Grade 5 (เนื้อตายทั้งเท้า ต้องตัดขา) ดังตารางต่อไปนี้:
|
Grade |
ลักษณะ |
การจัดการ |
|
Grade 0 |
ไม่มีแผล ผิวหนังปกติ อาจมี callus หรือเท้าผิดรูป |
ป้องกัน: ให้ความรู้ ตรวจเท้าประจำ |
|
Grade 1 |
แผลตื้น (Superficial) ไม่ลึกถึงเอ็นหรือกระดูก |
ทำความสะอาดแผล Offloading |
|
Grade 2 |
แผลลึกถึงเอ็น กระดูก หรือข้อต่อ ยังไม่มี abscess |
เร่งรักษา พิจารณา ATB |
|
Grade 3 |
แผลลึก + ฝี/Abscess, Osteomyelitis, ติดเชื้อรุนแรง |
Surgical debridement + IV ATB |
|
Grade 4 |
Gangrene บางส่วน (นิ้วเท้าหรือหน้าเท้า) |
ตัดบางส่วน + ประเมิน vascular |
|
Grade 5 |
Gangrene ทั้งเท้า |
ตัดขา (Amputation) |
|
หมายเหตุสำหรับบุคลากรทางการแพทย์ ปัจจุบัน IWGDF 2023 แนะนำใช้ระบบ SINBAD หรือ IWGDF/IDSA classification ร่วมกับ Wagner เพื่อประเมินความรุนแรงของการติดเชื้อและพยากรณ์โรคได้แม่นยำยิ่งขึ้น โดยพิจารณา Site, Ischemia, Neuropathy, Bacterial infection, Area, และ Depth ของแผล |
6. หลักการรักษาแผลเบาหวานแบบองค์รวม
การรักษาแผลเบาหวานให้ได้ผลดีต้องอาศัยการดูแลแบบองค์รวม (Holistic Approach) โดยทีมสหสาขาวิชาชีพ ครอบคลุม 5 เสาหลัก:
|
1 |
ควบคุมน้ำตาลในเลือด เป้าหมาย HbA1c <7%, FBS 80-130 mg/dL ควบคุมน้ำตาลให้ดีช่วยเร่งการหายของแผลอย่างมีนัยสำคัญ |
|
2 |
ทำความสะอาดแผล (Wound Cleansing & Debridement) ล้างแผลด้วย HOCl solution, ตัดเนื้อตาย (Debridement) เพื่อเปิดทางให้เนื้อเยื่อใหม่เจริญเติบโต |
|
3 |
ควบคุมการติดเชื้อ ประเมินตาม IWGDF/IDSA Classification ใช้ยาปฏิชีวนะตามความจำเป็น |
|
4 |
ลดแรงกดที่แผล (Offloading) ใช้ Total Contact Cast (TCC), Walker boot หรือรองเท้าเฉพาะทาง |
|
5 |
ประเมินหลอดเลือด ตรวจ ABI/TBI พิจารณา Revascularization ถ้าจำเป็น |
|
สำคัญ: Moist Wound Healing การรักษาสภาพแวดล้อมให้แผลชุ่มชื้นพอเหมาะ (Moist wound environment) ช่วยเพิ่มการเคลื่อนตัวของเซลล์ ส่งเสริมการสร้างเนื้อเยื่อใหม่ ดีกว่าการปล่อยให้แผลแห้ง |
7. การเลือกใช้ Wound Dressing ที่เหมาะสม
การเลือก dressing ต้องพิจารณาจากลักษณะแผล ปริมาณสารคัดหลั่ง ระยะของแผล และสภาพของผู้ป่วย
|
ชนิด Dressing |
ข้อบ่งชี้ |
ข้อดี |
|
Foam Dressing |
แผลมี exudate ปานกลาง-มาก |
ดูดซับดี นุ่มสบาย ลดแรงกด |
|
Alginate Dressing |
แผลมี exudate มาก แผลลึก |
ดูดซับได้มาก ช่วย hemostasis |
|
Hydrogel |
แผลแห้ง เนื้อตายแห้ง (Eschar) |
เพิ่มความชุ่มชื้น ช่วย autolytic debridement |
|
Silver Dressing |
แผลติดเชื้อ/มีความเสี่ยงติดเชื้อ |
ฆ่าเชื้อ แต่อาจเป็นพิษต่อเซลล์ปกติ |
|
HOCl Solution |
ล้างแผลทุกชนิด สลาย Biofilm |
ปลอดภัย ไม่เป็นพิษต่อเซลล์ ราคาคุ้ม |
8. บทบาทของ HOCl ในการดูแลแผลเบาหวาน
กรดไฮโปคลอรัส (Hypochlorous Acid - HOCl) เป็นสารที่ร่างกายผลิตขึ้นเองตามธรรมชาติโดยเม็ดเลือดขาว (Neutrophils) เพื่อทำลายเชื้อโรค ในปัจจุบันสามารถผลิตได้จากกระบวนการ Electrochemical Activation (ECA) ในความเข้มข้นที่เหมาะสมกับการใช้ทางการแพทย์
คุณสมบัติเด่นของ HOCl
|
1 |
ฆ่าเชื้อครอบคลุมกว้าง (Broad-spectrum Antimicrobial) ออกฤทธิ์ต่อแบคทีเรีย ไวรัส เชื้อรา รวมถึงเชื้อดื้อยาอย่าง MRSA และ VRE ภายในเวลาสั้น |
|
2 |
สลาย Biofilm ทะลุและทำลายชั้น Biofilm ที่เชื้อแบคทีเรียสร้างขึ้นเพื่อป้องกันตัว ซึ่งเป็นสาเหตุสำคัญที่ทำให้แผลเรื้อรังไม่หาย |
|
3 |
ไม่เป็นพิษต่อเซลล์ปกติ (Non-cytotoxic) ต่างจาก Povidone-iodine หรือ Chlorhexidine ที่อาจทำลายเซลล์สร้างเนื้อเยื่อใหม่ HOCl ปลอดภัยต่อ Fibroblast และ Keratinocyte |
|
4 |
ต้านการอักเสบ (Anti-inflammatory) ยับยั้งวิถี NF-κB/IKK และ MAPK ลดการหลั่งสารอักเสบ ช่วยให้แผลผ่านเข้าสู่ระยะ Proliferation ได้เร็วขึ้น |
|
วิธีใช้ HOCl ในการดูแลแผลเบาหวาน การล้างแผล: ใช้ HOCl solution ล้างแผลทุกครั้งที่ทำแผล โดยราดหรือพ่นให้ทั่วบริเวณแผลและขอบแผล ทิ้งไว้ 2-3 นาที จากนั้นซับเบาๆ ด้วยผ้าก๊อซปราศจากเชื้อ Wet Dressing: ชุบผ้าก๊อซด้วย HOCl solution วางบนแผล ปิดทับด้วย secondary dressing เพื่อรักษาความชุ่มชื้นและออกฤทธิ์ฆ่าเชื้อต่อเนื่อง |
9. สัญญาณเตือนที่ต้องพบแพทย์ทันที
|
สัญญาณอันตราย (Red Flags) หากมีอาการเหล่านี้ควรไปพบแพทย์โดยเร็วที่สุด: 1. แผลมีหนอง กลิ่นเหม็น - อาจบ่งบอกถึงการติดเชื้อรุนแรง 2. ผิวหนังรอบแผลแดง ร้อน บวม ลุกลาม - สัญญาณของ Cellulitis 3. มีไข้ หนาวสั่น อ่อนเพลียมาก - อาจเป็นสัญญาณของ Sepsis 4. เท้าหรือนิ้วเท้าเปลี่ยนสีเป็นดำ/คล้ำ - บ่งบอกถึง Gangrene 5. แผลไม่ดีขึ้นหลังรักษา 4-6 สัปดาห์ - ควรส่งต่อทีมผู้เชี่ยวชาญ |
10. การป้องกันแผลเบาหวาน: 10 วิธีดูแลเท้า
|
1 |
ตรวจเท้าทุกวัน ดูรอยแดง แผลพุพอง ผิวแตก ใช้กระจกส่องดูฝ่าเท้า |
|
2 |
ล้างเท้าทุกวัน ด้วยน้ำอุ่นพอประมาณ เช็ดให้แห้งโดยเฉพาะซอกนิ้ว |
|
3 |
ทาครีมบำรุงผิว ป้องกันผิวแห้งแตก หลีกเลี่ยงการทาบริเวณซอกนิ้วเท้า |
|
4 |
สวมรองเท้าเสมอ ทั้งในและนอกบ้าน เลือกรองเท้าพอดี ไม่คับหรือหลวมเกินไป |
|
5 |
ตัดเล็บให้ถูกวิธี ตัดตรง ไม่ตัดลึก ตะไบขอบมุมเล็บ |
|
6 |
สวมถุงเท้าผ้าฝ้าย ไม่รัดแน่น ไม่มีตะเข็บหนาที่อาจเสียดสี |
|
7 |
ควบคุมน้ำตาลให้ดี เป้าหมาย HbA1c <7% ปรับอาหาร ออกกำลังกาย |
|
8 |
หยุดสูบบุหรี่ บุหรี่ทำให้หลอดเลือดตีบ แผลหายช้าลงมาก |
|
9 |
ห้ามแกะตาปลา/ตัดหนังด้าน อย่าตัด callus ด้วยตนเอง ให้แพทย์หรือพยาบาลดูแล |
|
10 |
พบแพทย์ตามนัดทุกครั้ง ตรวจเท้าโดยแพทย์อย่างน้อยปีละ 1 ครั้ง ตาม IWGDF Risk Stratification |
ตารางการตรวจเท้าตาม IWGDF Risk Stratification
|
ระดับความเสี่ยง |
ลักษณะ |
ความถี่การตรวจ |
|
Risk 0 (ต่ำมาก) |
ไม่มี neuropathy, ไม่มี PAD |
ปีละ 1 ครั้ง |
|
Risk 1 (ต่ำ) |
มี neuropathy หรือ PAD |
ทุก 6-12 เดือน |
|
Risk 2 (ปานกลาง) |
Neuropathy + PAD หรือเท้าผิดรูป |
ทุก 3-6 เดือน |
|
Risk 3 (สูง) |
เคยมีแผล/ตัดนิ้วเท้า/Charcot |
ทุก 1-3 เดือน |
เอกสารอ้างอิง
- International Working Group on the Diabetic Foot (IWGDF). Practical Guidelines on the Prevention and Management of Diabetes-Related Foot Disease. 2023.
- Senneville É, et al. IWGDF/IDSA Guidelines on the Diagnosis and Treatment of Diabetes-Related Foot Infections. 2023.
- Lavery LA, et al. WHS Guidelines Update: Diabetic Foot Ulcer Treatment Guidelines. Wound Repair Regen. 2024.
- Everett E, Mathioudakis N. Update on Management of Diabetic Foot Ulcers. Ann N Y Acad Sci. 2018;1411(1):153-165.
- Armstrong DG, Boulton AJM, Bus SA. Diabetic Foot Ulcers and Their Recurrence. N Engl J Med. 2017;376:2367-75.
- International Diabetes Federation. IDF Diabetes Atlas, 10th Edition. 2021.
- Sriussadaporn S, et al. Factors Associated with Diabetic Foot Ulceration in Thailand. Diabet Med. 1997;14(1):50-6.
- RNAO. Diabetic Foot Ulcers: Prevention, Assessment and Management. Best Practice Guideline, 3rd Ed. October 2024.
- Aditya S, et al. A Comprehensive Review on Diabetic Foot Ulcer. Front Pharmacol. 2025.
WoundCareFriend.com — เพื่อนดูแลแผล เพื่อนที่เข้าใจ
© 2569 (2026) WoundCareFriend.com
บทความนี้มีวัตถุประสงค์เพื่อให้ความรู้ทางการแพทย์ ไม่ได้มีวัตถุประสงค์ทดแทนการรักษาโดยแพทย์